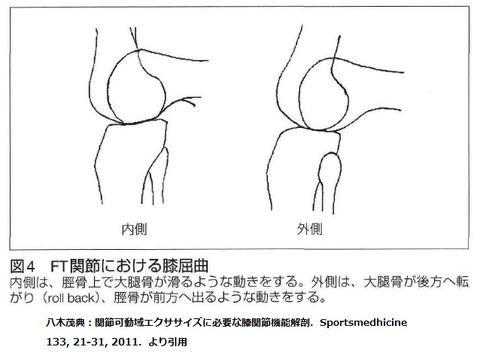
大晦日といえば紅白からのゆく年くる年。
その中で聞く 『 除夜の鐘 』 がなぜかいい。
鐘の音というと、
平家物語を読んだことはないけれど、
昔、国語の授業で覚えた(覚えさせられた?)冒頭部分を思い出す。
『 祇園精舎の鐘の声 諸行無常の響きあり
沙羅双樹の花の色 盛者必衰の理をあらはす
おごれる人も久しからず ただ春の夜の夢のごとし
たけき者も遂にはほろびぬ ひとへに風の前の塵に同じ 』
万物は流転する 中で、
鐘の声(音)は変わらないはずだが、
その時々によって聞く人の状態で、
その声(音)がいろんな声(音)に聞こえてくる。
普段は酸っぱいレモンが、
部活後に食べると甘く感じるのと一緒でしょうか!?
医学を習っているひとであれば、
「 ホメオスタシス 」 の存在はご存知だと思います。
日本語にすると 「 恒常性 」 。
ヒトは 「変化」 よりも 「安定」 を求めやすいものです。
ヒトの体は毎日 「 新陳代謝 」 を行って、
自分で細胞を殺しては生み出すという作業を繰り返しています。
つまり寝る前と起きた後では、
体の中の臓器の細胞は一部分変わっています。
しかし朝起きた時、私は生まれ変わったと思う人はいるでしょうか?
おそらくいませんよね。
それは脳がそうしているから。
いちいち別人になっていたら世の中回りません。
私含め現代人は、
情報は変化するが、自分は変わらないと思っている。
鐘の声は変化するが、その日の自分はいつもと同じと思っている。
そんな訳ないのに。。。
さっきまでの私と、今の私は少し変わっている。
去年の私と、今の私もかなり変わっている。
変わるのは情報ではなく自分です。
理学療法の未来は不安でいっぱいです。
理学療法士として一生懸命働くことに疑問を感じている人もいるかもしれません。
理学療法士なんてこんなもんと悟ってしまっている人もいるかもしれません。
ただその道を
働いている方は自分で選んだこと、
学生さんはこれから選ぶこと、
それだけでなく違う道を選択した人も、
全ての人が 「自分で選んだ道」 ということを忘れずに。
皆さんは変わらないように見えるけど日々変化しています。
理学療法も変わらないように見えるけど日々変化しています。
この瞬間からの選択ひとつひとつで道は変化します。
変化を恐れず、来年も少しずつ歩み続けたいと思います。
今日という日が幸せな人はより幸せに、
そうでない人は少しでも幸せを見つけられるように、
良いお年をお迎えください!
 |